 临床表现
临床表现
临床表现:口底癌以发生在舌系带两侧的前口底最为常见。局部可出现溃疡或肿块。由于口底区域不大,极易侵犯舌系带而至对侧;并很快向前侵及牙龈和下颌骨舌侧骨板;进一步侵入松质骨后,可使下前牙发生松动,甚至脱落。向后侵犯,除波及后口底外,还可深入舌腹肌层。晚期向深层侵犯口底诸肌群。侵犯舌体后可导致舌运动障碍,固定于口内。此时患者多有
自发性疼痛,
流涎明显。有时口底癌可起自一侧后口底;源于后口底的口底癌更易早期侵犯舌腹及下颌骨。
口底癌可来自
白斑或
扁平苔藓恶变,此时癌周或可见伴存的白色病损。
口底癌较多发生颈淋巴结转移,一般约在40%,国外报道可达70%。前口底癌易发生双侧颈淋巴结转移。最易侵及的是颏下及颌下淋巴结,后期则多转移至颈深上群淋巴结。
口底癌的临床TNM分类分期如下:
1.TNM临床分类
Tx:原发肿瘤不能评估
T0:原发灶隐匿
Tis:原位癌
T1:肿瘤最大直径≤2cm
T2:肿瘤最大直径>2cm,<4cm
T3:肿瘤最大直径>4cm
T4:肿瘤侵犯邻近组织:穿破骨密质,侵犯舌深部及舌外肌、上颌窦、皮肤
NX:不能评估有无区域性淋巴结转移
N0:无区域性淋巴结转移
N1:同侧单个淋巴结转移,直径>3cm,但<6cm
N2:N2a:同侧单个淋巴结转移,直径>3cm,但<6cm
N2b:多个单侧淋巴结转移,其中最大直径<6cm
N2c:双侧或对侧淋巴结转移,其中最大直径<6cm
N3:转移淋巴结之最大直径>6cm
MX:不能评估有无远处转移
M0:无远处转移
M1:有远处转移
2.pTNM病理分类
pT,pN,pM分类与T,N,M分类相应一致。
3.临床分期
0期:Tis N0 M0
Ⅰ期:T1 N0 M0
Ⅱ期:T2 N0 M0
Ⅲ期:T3 N0 M0
T1 N1 M0
T2 N1 M0
T3 N1 M0
Ⅳ期:T4 N0N1 M0
任何T N2N3 M0
任何T 任何N M1
 治疗
治疗
治疗:除T1口底癌可采用放疗外,应以手术治疗为主。
1.原发癌的处理 鉴于口底癌易早期侵及下颌舌侧牙龈及骨板,故在切除口底原发癌时,常需一同行下颌骨牙槽突或方块状切除术。较晚期的病例还应连同口底肌群及舌下腺一并去除。舌腹受侵者还应包括舌体部分切除术。晚期口底癌下颌骨明显被侵犯者,应作下颌体部分及口底全切除术。
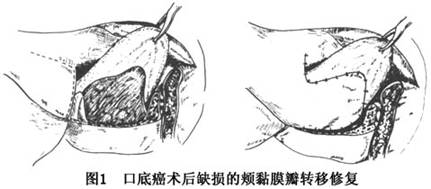
口底切除后原则上应同期修复口底缺损,以保证消灭创面和保证舌的运动。除极小病灶切除后可将舌侧缘与龈颊黏膜直接缝合外,均应采用组织移植以修复口底。缺损限于前口底时可采用蒂在前的两侧颊黏膜瓣(图1),或鼻唇沟皮瓣,或颈前舌形颈阔肌皮瓣转移以整复之。晚期病例术后的较大型缺损还常包括舌腹部的缺损,此时可选择前臂或其他血管化游离皮瓣移植。伴下颌骨缺损时,可以不锈钢针维持缺隙,也可同期行骨肌皮瓣整复复合组织缺损。
2.转移癌的处理 口底癌的颈淋巴转移率较高,与舌癌相似,一般应考虑选择性颈清术。
早期的前口底癌可行双侧肩胛舌骨上淋巴清扫术,原发于后口底者较易侵及颈深淋巴结群,故应行根治性颈清术。晚期口底癌应考虑双侧颈清术,如为NO亦可选用功能性颈清术。
口底癌的治疗采用手术治疗为主的综合治疗。由于口底癌早期就可浸润舌下腺、口底肌肉及下颌舌侧牙龈及骨板,因此切除口底癌时必须同时行下颌骨齿槽突方块切除或同时切除舌侧骨板。较晚期的病例还应连同口底肌群及舌下腺一并去除。舌腹受累者还应包括舌体部分切除。晚期口底癌下颌骨明显被侵犯者,应作下颌体部分及口底全切除术。
口底癌切除术后的口底缺损原则上应同期修复,以保证消灭创面和恢复舌的运动。早期小的癌灶切除后可将舌侧缘与龈颊黏膜直接缝合,但多数口底癌切除后都要采用组织移植修复。缺损限于前口底者可采用蒂在前的两侧颊黏膜瓣或鼻唇沟皮瓣转移整复。晚期病例术后的较大型缺损常包括舌腹部的缺损,此时可选择前臂或其他血管蒂游离皮瓣移植或胸大肌肌皮瓣整复。
口底癌颈淋巴结转移率高,一般应考虑同期行选择性颈淋巴结清扫术,对中、晚期口底癌应同期做根治性双侧颈淋巴清扫术,术中应注意保留颈外静脉。



 流行病学
流行病学
 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防